Insertio Velamentosa – hast du davon schon mal gehört? Wahrscheinlich nicht, denn es ist eine kaum bekannte Nabelschnuranomalie. Wenn sie unentdeckt bleibt, kann sie während der Schwangerschaft und vor allem unter der Geburt beim Blasensprung lebensgefährlich werden.
Bis 2016 hatte ich noch nie von einer Insertio Velamentosa gehört. Dann traf es meinen Sohn Dominik und mich. Unter der Geburt wurde es lebensbedrohlich. Die Ärzte handelten schnell, sodass wir beide nach dem Not-Kaiserschnitt stabilisiert werden konnten. Dennoch starb Dominik 5 Tage später an den Folgen.
Auf der Suche nach Insertio Velamentosa-Betroffenen fand ich nur einzelne, medizinische Artikel und Studien zu Behandlungstherapien sowie einige wenige Erfahrungsberichte im Raum England und den USA.
Den ersten Betroffenen, die ihren Sohn ebenfalls aufgrund dieser Nabelschnuranomalie gehen lassen mussten, begegnete ich 2023 auf der Sternenkinder-Gedenkveranstaltung in Nauen. Ich war schockiert und erfreut zugleich. Ich wusste genau, was dieses Paar gerade durchstehen musste, und fühlte mich gleichzeitig nicht mehr so allein.
Eine weitere betroffene Mutter, Rilana, lernte ich im Februar 2025 kennen. Sie bat mich, diesen Artikel zu schreiben, um über diese relativ unbekannte Nabelschnuranomalie aufzuklären… damit weniger Kinder sterben müssen.
Warum die Insertio Velamentosa so gefährlich ist, wie erschreckend ähnlich Rilanas und meine Geburten verliefen und warum die Nabelschnur-Anomalie oft nicht frühzeitig erkannt wird, erfährst du in diesem Artikel.
Was ist eine Insertio Velamentosa?
Die Insertio Velamentosa ist eine Anomalie der Nabelschnur, die laut Thieme, Zeitschrift für Geburtshilfe und Neonatologie, in etwa 1 % aller Schwangerschaften auftritt. Gemäß der Geburtszahlen an der Charité in Berlin (Stand: 30.03.2025) kommen dort durchschnittlich 5.000 Kinder pro Jahr zu Welt. Davon sind statisch gesehen etwa 50 Frauen von einer Insertio Velamentosa betroffen. Also gar nicht mal so selten.
Bei einer Insertio Velamentosa setzt die Nabelschnur nicht, wie normalerweise, zentral oder seitlich in der Plazenta an, sondern an den Eihäuten. Somit verlaufen die Blutgefäße ungeschützt über die Fruchtblase, bevor sie in die Plazenta münden.
Warum ist eine Insertio Velamentosa gefährlich, vor allem bei Blasensprung?
Die ungeschützten Gefäße sind extrem empfindlich und können unter der Geburt reißen, insbesondere bei einem Blasensprung oder wenn die Nabelschnurgefäße ungünstig positioniert sind.
Besonders kritisch ist dies bei der sogenannten Vasa Prävia, bei der diese Gefäße direkt vor dem Muttermund liegen. Wird sie nicht vor der Geburt diagnostiziert und kommt es unter einer spontanen Entbindung zu einem Gefäßriss, besteht ein hohes Risiko für einen schweren, oft tödlichen Blutverlust des Kindes. Daher wird bei bekannter Vasa Prävia grundsätzlich eine primäre Sectio (geplanter Kaiserschnitt) empfohlen.
Doch auch bei anderen Lokalisationen der Insertio Velamentosa kann es unter der Geburt zu einem Gefäßriss und somit zu starken Blutungen kommen. Da das gesamte Blutvolumen eines Neugeborenen nur etwa 300 ml beträgt, zählt in einer solchen Situation jede Sekunde.
Zum Glück kommen diese Szenarien nur selten vor, laut meines damaligen OP-Arztes nur bei 1 von 15.000 Insertio Velamentosa-Schwangerschaften. Und tatsächlich gibt es einige Babys, die die Komplikationen durch eine Insertio Velamentosa überleben, meist jedoch mit Spätfolgen oder Behinderungen aufgrund des Sauerstoffmangels.
Kann die Insertio Velamentosa während der Schwangerschaft diagnostiziert werden?
Ja, die Insertio Velamentosa ist per Ultraschall diagnostizierbar.
Die Vasa Prävia wird dabei aufgrund ihrer Position vor dem Muttermund recht häufig während der vaginalen Untersuchung erkannt. An anderen Stellen ist das schwieriger, jedoch nicht unmöglich.
Laut DocCheck ist sie bereits ab der 11. Schwangerschaftswoche erkennbar. Eine Absicherung der Diagnose würde durch eine Farbduplexsonographie erfolgen.
Trotz der heutigen Möglichkeiten wird sie in den meisten Fällen nicht erkannt… vor allem, weil während der Routineuntersuchungen selten gezielt nach dieser Nabenschnuranomalie gesucht wird. Dabei könnte eine frühzeitige Diagnose helfen, die Geburt entsprechend zu planen – etwa durch besonders intensive Beobachtung einer Spontanentbindung mit Sectiobereitschaft (schnelles Reagieren bei auftretenden starken Blutungen) oder einen geplanten Kaiserschnitt (Vermeiden des Risikos eines Gefäßrisses).
Sowohl Rilanas als auch meine Erfahrungsberichte zeigen, dass dieses Wissen in der medizinischen Praxis oft nicht ausreichend präsent ist und es schließlich zu Geburtsabläufen wie unseren kommt.
Erfahrungsberichte betroffener Familien
Auch wenn die lebensbedrohliche Komplikation nur selten vorkommt, stehen hinter jeder medizinischen Statistik echte Menschen – so wie Rilana und ich.
Wir sind Eltern, die ihr Kind gehen lassen mussten, weil diese erkennbare Komplikation nicht rechtzeitig entdeckt wurde. Unsere Söhne Jori und Dominik starben an den Folgen dieser diagnostizierbaren Nabelschnuranomalie.
Unsere Geschichten zeigen nicht nur unseren unermesslichen Schmerz des Verlustes, sondern auch die strukturellen Schwächen in der medizinischen Betreuung.
Rilanas Geschichte: Ein Wettlauf gegen die Zeit, den niemand erkannt hat
Im Jahr 2022 war Rilana mit ihrem Sohn Jori schwanger. Sie freute sich sehr auf ihr langersehntes, drittes Kind und genoss die Schwangerschaft, bei der zunächst nichts auf eine besondere Komplikation hindeutete. Sie war entspannt und plante ihre Hausgeburt. Doch am Tag der Geburt in der 39. Schwangerschaftswoche lief alles anders als erwartet.

Aus Rilanas Gedächtnisprotokoll:
„Am Abend des 29. Juli 2022 bekam ich leichte Wehen.
Kurz nach Mitternacht verlor ich etwas Fruchtwasser.
Ich legte mich mit einem gefalteten Duschhandtuch unter dem Gesäß ins Bett, da ich ganz sicher sein wollte, dass die Geburt unmittelbar bevorsteht, bevor ich meine Hausgeburtshebamme kontaktiere.
Etwa 15 Minuten nach dem Verlust des Fruchtwassers spürte ich eine Art Unterdruck in meinem Unterbauch und es ergoss sich eine große Menge Flüssigkeit vaginal.
Beim Aufsetzen im Halbdunkel bemerkte ich, dass die Flüssigkeit dunkel war und dachte zunächst an grünes Fruchtwasser.
Nach dem Aufstehen aus dem Bett sah ich, dass es sich bei der Flüssigkeit um Blut handelte (einige Koagel waren auch dabei). Mein Schlafanzug (Oberteil/Hose), die Unterhose und das große Handtuch waren komplett von Blut getränkt, meine Beine blutig.
Ich rief meine Hausgeburtshebamme an und erzählte ihr, was geschehen war. Diese stellte mir genau drei Fragen: „Rilana, was heißt viel Blut? Sind es mehr als zwei Esslöffel? Ist es mehr als regelstark?“
Dann bat sie mich inständig in eine Klinik zu fahren, da solch eine Menge Blut so nicht zu erwarten sei und abgeklärt werden müsse.
Ich rief sofort einen RTW. Dieser kam zügig.
Den beiden Rettungssanitätern zeigte ich die durchgeblutete Kleidung und das Handtuch, ich machte sie auf die Blutmenge aufmerksam.
Da mein Kreislauf stabil war, konnte ich selbst zum RTW gehen.
Mein Mann blieb zu Hause bei unseren Kindern.
Im Krankenhaus angekommen, wurde ich im Kreißsaal von einer Hebamme untersucht (diese hat mich dann im weiteren Verlauf nicht mehr betreut).
Ich schilderte ganz genau, was passiert war:
- recht regelmäßige Wehen
- Blasensprung
- kurz darauf die große Menge Blut (inklusive Beschreibung, welche Textilien alle durchgeblutet waren)
Die vaginale Untersuchung ergab, dass mein Muttermund rund 2 cm geöffnet und Fruchtwasser vorhanden sei. Sollte kein Grund für die Blutungen gefunden werden, könne ich wieder nach Hause fahren und wie geplant dort entbinden hieß es.
Danach wurde ein CTG geschrieben. Für 20 Minuten wurde mir im Vorfeld gesagt.
Eine weitere Hebamme kam zu mir (diese betreute mich nun) und sagte, dass die Herztöne meines Kindes zu hoch seien und der Arzt mich untersuchen wolle.
Ich ging zu Fuß in ein Untersuchungszimmer, legte mich auf eine Liege und wurde abdominal per Ultraschall untersucht.
Auf mein wiederholtes Nachfragen, woher die starke Blutung gekommen war, antwortete der Arzt, dass es drei häufige Gründe für solch eine Art Blutung gebe:
- Plazenta praevia
- vorzeitige Plazentalösung
- Zeichnungsblutung unter der Geburt
Während der Ultraschalluntersuchung gab der Arzt an, die ersten beiden genannten Gründe ausschließen zu können. Alles, was er sehen könne, sein ein „tachykardes Kind“. (Herzfrequenz von mehr als 100 Schlägen pro Minute (BPM)
Daraufhin sagte ich entschlossen, dass ich Grund 3 sicher ausschließen könne, da ich bereits zwei Kinder spontan entbunden hätte und mir derart starke Blutungen nicht bekannt seien.
Auf meine Frage, warum das Herz meines Kindes so schnell schlage, bekam ich keine Antwort.
Der Arzt wollte noch einen vaginalen Ultraschall durchführen und so setzte ich mich auf den gynäkologischen Untersuchungsstuhl.
Dann wurde Herr G. zu einer anderen Geburt gerufen und war gefühlt recht lange weg (eine CTG-Überwachung o. Ä. fand nicht statt).
Auch die vaginale Untersuchung war unauffällig. Es sei Fruchtwasser vorhanden (ich berichtete erneut von meinem vorzeitigen Blasensprung zu Hause), ein durchgeführter Abstrich (von dem die Hebamme meinte, dass dieser doch immer positiv sei, wenn Blutungen stattgefunden haben) brachte auch kein Licht ins Dunkel.
„Ihr Kind ist tachykard. Tachykard. Sie bleiben zur Beobachtung hier. Das gefällt mir nicht so“, sagte der Arzt.
Abermals wollte ich wissen, woher die Blutungen gekommen waren und warum das Herz meines Kindes so schnell schlägt.
Abermals sprach ich mich deutlich gegen die Theorie der Zeichnungsblutung aus.
Nun wurde ich erneut ans CTG angeschlossen. Das CTG war schlecht bis teilweise gar nicht abzuleiten.
Ich bemerkte, dass die Hebamme sehr ernst und unruhig wurde. Sie ließ mich die Positionen wechseln, die Maske abnehmen, gezielt zu meinem Kind atmen, öffnete die Fenster, forderte den Arzt vermehrt auf sich das CTG anzusehen.
Dann bereitete sie mich auf die Sectio vor, da sie „nicht wisse, was mein Mäuschen da gerade treibe – aber es werde ihr ein bisschen zu bunt“.
Irgendwann bemerkte ich eine erneute Blutung und gab diese an.
Die Hebamme rief laut und wiederholt über den Flur nach dem Arzt. Das CTG wechselte mittlerweile rasch von sehr hohen zu sehr tiefen Werten. Der Arzt kam zu mir und sagte, dass die Oberärztin informiert sei. Er nahm mir Coronaabstriche ab.
Dann rannten zwei Damen mit mir im Bett zum OP. Die Hebamme rief: „Ist das jetzt doch eine sekundäre Sectio?“
„Nein“, erwiderte der Arzt, „eine Notsectio, Verdacht auf vorzeitige Plazentalösung“.
„Und wo sind dann alle?“, fragte die Hebamme.
Der OP war noch dunkel, als wir dort ankamen.
Ich lag bereits auf der OP-Liege und wurde für die Anästhesie vorbereitet, da kam die Oberärztin. Herr G. erklärte ihr, dass er eine vorzeitige Plazentalösung bei mir vermute.
In dem Moment kam es erneut zu einer heftigen Blutung und die Narkose begann zu wirken…
Mein Sohn Jori wurde am 30. Juli 2022 um 3:43 Uhr geboren und musste 16 Minuten lang wiederbelebt werden.
Um 7:30 Uhr saß der Kinderarzt bei mir am Bett und sprach als erster Mensch seit der OP mit mir.
Er schilderte mir Joris Zustand und sagte mir, dass bereits ein Team aus dem Klinikum Wolfsburg bei meinem Sohn sei um ihn für die Verlegung dorthin vorzubereiten.
Der Kinderarzt fragte mich, ob ich trotz unsicherer bis schlechter Prognose möchte, dass alles Menschenmögliche für Jori getan wird.
Dies bejahte ich klar!
Kurz vor der Abfahrt ins Klinikum Wolfsburg konnte ich für einige Minuten bei meinem Sohn sein und seine Hand halten.
Danach sah ich ihn erst gegen Mitternacht nach meiner eigenen Verlegung wieder.
Am 31. Juli gegen 14:30 Uhr verstarb Jori.
Mein Mann und ich waren bei ihm.“
Rilana hat genau gespürt, dass etwas nicht stimmte.
Sie ist der festen Überzeugung, dass die Notsectio in ihrem Fall hätte früher erfolgen müssen. So hatte Jori während der Geburt zu viel Blut verloren und starb nach nur 36 Stunden.
Was Rilana bis heute schockiert: Niemand hatte sie darüber informiert, dass sie eine Insertio Velamentosa hatte. Diese Erkenntnis gewann sie erst durch eigene Recherchen und das Gespräch mit ihrer Hebamme.
Als sie den zuständigen Chefarzt darauf ansprach, sagte er lediglich, dass eine frühere Diagnose statistisch gesehen eine „Fehldiagnose“ gewesen wäre – ein Satz, der Rilana bis heute im Gedächtnis geblieben ist. Und doch ist eine Insertio Velamentosa im Vorfeld erkennbar (wenn vermutlich nicht in jedem Fall).
Denn wenn der schlimmste Fall unter der Geburt eintritt, kommt es auf jede Sekunde an.
„Daher wäre es unheimlich wertvoll, für die Nabelschnuranomalie und deren Symptome zu sensibilisieren“, sagte Rilana zu mir.
Das überzeugte mich, diesen Artikel zu schreiben.
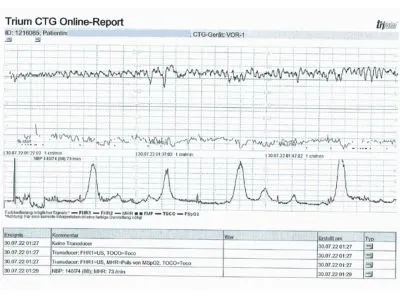
Um ihre eigene Geschichte zu verarbeiten, trägt Rilana inzwischen das CTG ihres Sohnes Jori auf ihrer Haut. Sie hat sich den letzten Teil des CTGs tätowieren lassen und sagt selbst über sich:
„Ich bin überhaupt kein Typ für Tattoos, aber eines Tages hatte ich diese Eingebung und dieses Tattoo hat mir wirklich sehr geholfen. Noch einmal körperliche Schmerzen zu spüren, war für den Prozess gut und nun habe ich Jori immer sichtbar dabei, wenn ich mit meinen Kindern unterwegs bin.“
Ihr Tattoo befindet sich am rechten Unterarm, dem einzigen Körperteil, der so richtig Körperkontakt zu Jori hatte.

Rilana versucht außerdem, viel über die Insertio Velamentosa zu sprechen, schrieb einen Artikel für das Magazin der Mobil Krankenkasse (Ausgabe 01/2024) und stellt auch gern die CTGs von kurz vor der Notsectio zu Schulungszwecken zur Verfügung.
„Wenn auch nur einer Familie dadurch dieses Leid erspart bliebe, wäre der Tod meines Sohnes etwas weniger sinnlos“, sagt Rilana.
Meine Geschichte: „So selten, dass alle rätselten“
Als ich Rilanas Geburtsverlauf das erste Mal las, war ich erschrocken, wie viele Parallelen es zu meiner Geburt mit Dominik gab. Bis zu diesem Zeitpunkt ging ich davon aus, dass wir einfach nur unheimliches Pech hatten.
Natürlich hatten wir Pech, doch jetzt weiß ich, dass es bei der Insertio Velamentosa Symptome, wie die starken Blutungen, der Einfluss des Blasensprungs, signifikante Veränderung der kindlichen Herzfrequenz, gibt, die für das medizinische Personal Anhaltspunkte hätten sein müssen.
Auch ich genoss eine unauffällige Schwangerschaft.
Auch ich fuhr plötzlich und mitten in der Nacht mit durchgebluteten Sachen ins Krankenhaus.
Auch ich wurde mehrfach untersucht und ans CTG angeschlossen.
Auch bei mir wurde keine Ursache für die starken Blutungen gefunden.
Auch bei mir wurde erst einmal abgewartet. Definitiv auch zu lange.
Auch bei mir schrie die Hebamme über den Flur nach dem Oberarzt.
Auch bei mir wurde die Hebamme unruhig, sagte einen Satz, der sich in mein Gedächtnis einbrannte, und bereitete mich ungefragt und unaufgefordert auf einen Kaiserschnitt vor.
Auch ich wurde letztlich vollkommen überhastet in den OP geschoben, nachdem die Herztöne meines Sohnes immer wieder in den Keller fielen.
Auch mein Sohn musste nach Geburt reanimiert werden.
Nachdem sowohl ich als auch mein Sohn Dominik wieder stabil waren, rätselten die Ärzte, was die Ursache gewesen sein könnte. Niemand konnte sich erklären, warum es zu diesen Auffälligkeiten kam.
Einen Tag nach der Geburt fand eine Hebamme schließlich den Grund.
In der Nachgeburt war ein Gefäßriss an den Eihäuten sichtbar – ein deutliches Zeichen für eine Insertio Velamentosa.
Ob er bereits vor oder durch den Blasensprung entstand, ist unklar, denn ich hatte zusätzlich eine teilweise Plazentaablösung, die ebenfalls Ursache der Blutungen hätte sein können.
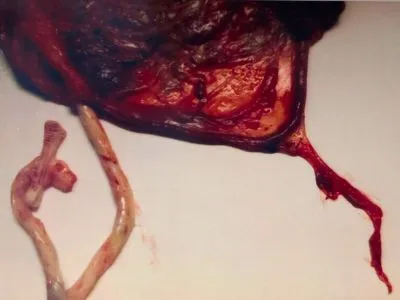
Im Gegensatz zu Rilana wurde mir von der Insertio Velamentosa erzählt. Der Oberarzt selbst erklärte sie mir genauestens und zeichnete es bildlich auf, damit ich verstehe, was passiert ist.
Theoretisch kannte er die Anomalie. Praktisch hatte er in seinen 25 Berufsjahren noch nie eine gesehen – lediglich in Fachbüchern und Fortbildungen. Das machte mir deutlich, wie selten diese Komplikation tatsächlich erkannt wird, selbst von erfahrenen Geburtshelfern.
Dominik kämpfte fünf Tage lang ums Überleben.
Die Ärzte waren anfangs zuversichtlich, weil seine Werte für den schwierigen Lebensstart, den er hatte, okay waren und er nach nur einer Minute wiederbelebt werden konnte. Doch letztlich verstarb auch er an den Folgen der Nabelschnurkomplikation.
Mein Mann und ich verbrachten den kompletten letzten Tag auf der Kinderintensivstation mit ihm, redeten mit ihm, machten Hand- und Fußabdrücke, ließen ihn taufen, stellten ihm seine Schwestern und Großeltern vor und begleiteten ihn letztlich in den Tod.

Genau wie Rilana und ihre Familie mussten wir mit der Ohnmacht, der Hilflosigkeit und dem Schmerz nach seinem Tod umgehen lernen. Auch ich integrierte Dominik in mein „neues“ Leben. Nicht auf der Haut, sondern im Bücherregal.
Der Weg dorthin war mindestens genauso schmerzhaft wie das Stechen eines Tattoos. Wort für Wort ließ ich die Szenen der Geburt, des Überlebenskampfes und mein erstes Trauerjahr Revue passieren. Es flossen unendlich viele Tränen. Doch es war die beste Therapie, die ich mir vorstellen konnte.
Heute steht das Buch mit dem Titel „Eine Handvoll Sonnenschein“ in unserem Bücherregal und sein Bild zwischen all den anderen Fotos auf dem Schrank. In unserer Mitte.
Herausforderungen in der Diagnose und medizinischen Versorgung
Wie oben bereits beschrieben ist eine Insertio Velamentosa eine gar nicht so seltene und potenziell lebensbedrohliche Anomalie der Nabelschnur. Ihr größtes Risiko liegt darin, dass sie während der Schwangerschaft oft unbemerkt bleibt und erst unter der Geburt zur Katastrophe führt. So wie bei Rilana und mir.
Dabei gibt es diagnostische Möglichkeiten, die eine frühzeitige Erkennung zumindest in einigen Fällen ermöglichen könnten. Doch warum wird die Insertio Velamentosa so häufig übersehen?
Fehlende Routinediagnostik
In vielen Fällen könnte eine Insertio Velamentosabereits während der Schwangerschaft per Ultraschall diagnostiziert werden. Laut DocCheck bereits ab der 11. Schwangerschaftswoche, realistischerweise jedoch eher in der Feindiagnostik zwischen der 20. und 24. Schwangerschaftswoche.
In diesem Zeitraum lassen sich Auffälligkeiten erkennen, wenn gezielt danach gesucht wird. Doch genau hier liegt das Problem:
- Keine systematische Untersuchung – Die Insertio ist nicht im Katalog für Früherkennungsuntersuchungen aufgelistet und wird somit nicht standardmäßig überprüft, es sei denn, es gibt bereits Hinweise auf eine Auffälligkeit der Plazenta oder Nabelschnur.
- Unauffällige Schwangerschaftsverläufe – Betroffene Frauen – so auch Rilana und ich – berichten, dass ihre Schwangerschaft bis zur Geburt problemlos verlief, sodass kein Grund für eine genauere Untersuchung bestand.
- Erfahrung und Zeitmangel – Nicht jeder Untersuchende hat Erfahrung mit dieser Anomalie. Manchmal fehlt im stressigen Praxisalltag die Zeit für eine detaillierte Kontrolle.
Besonders bei Risikogruppen, wie Frauen mit vorangegangenen Kaiserschnitten oder Schwangerschaften durch künstliche Befruchtung, könnte eine gezielte Untersuchung auf eine Insertio Velamentosa sinnvoll sein. Doch in den aktuellen Leitlinien zur Schwangerenvorsorge findet sie kaum Beachtung.
Unter der Geburt – wenn jede Sekunde zählt
Das größte Risiko entsteht während der Geburt. Wenn eine Insertio Velamentosa unerkannt bleibt und es zu einem Riss der Nabelschnurgefäße kommt, kann das Baby innerhalb weniger Minuten verbluten. Eine sofortige Notfallreaktion ist daher entscheidend. Doch leider wird die Nabelschnuranomalie zu spät erkannt:
- CTG-Muster werden falsch interpretiert – In einigen Fällen zeigt das CTG bereits früh Auffälligkeiten, aber ohne die Diagnose einer Insertio Velamentosa fehlt das Wissen, sie richtig einzuordnen.
- Blutungen werden nicht ernst genommen – Betroffene Mütter wie Rilana und ich berichten, dass sie bereits vor der Geburt vaginale Blutungen hatten, diese wurden jedoch nicht als Alarmsignal gewertet.
- Verzögerte Entscheidungen für einen Notkaiserschnitt – Selbst wenn eine Verschlechterung der Herztöne festgestellt wird, dauert es oft zu lange, bis ein Kaiserschnitt tatsächlich durchgeführt wird.
Rilana und ich – wie wahrscheinlich andere betroffene Mütter – hatten das Gefühl, dass „etwas nicht stimmt“, vor allem auch weil es nicht unsere ersten Geburten waren. Wir stellten Fragen, baten um medizinische Einschätzung, doch unsere Sorgen wurden nicht ernst genug genommen. Diese Verzögerungen hatten fatale Folgen!
Fehlende Aufklärung – ein strukturelles Problem
Ein weiteres Problem ist, dass die Insertio Velamentosa in der medizinischen Ausbildung kaum eine Rolle spielt. Selbst erfahrene Ärzt:innen sehen Komplikationen durch die Insertio Velamnetosa vielleicht nur ein oder zwei Mal in ihrem Berufsleben.
- Medizinisches Fachpersonal kennt die Theorie, aber nicht die Praxis – Viele Geburtshelfer haben von der Insertio Velamentosa gehört, aber nie einen Fall erlebt. In meinem Fall hatten die Hebammen auf der Wochenbettstation, auf der ich lag, noch nicht einmal von der Nabelschnuranomalie gehört. Das fand ich sehr bezeichnend.
- Fehlende Schulungen für Hebammen und Ärzt:innen – Auch wenn das Wissen über diese Anomalie vorhanden ist, wird es oft nicht aktiv in Notfallsituationen abgerufen.
- Kaum Berücksichtigung in der Patientenaufklärung – In Aufklärungsbögen über Schwangerschaftsrisiken werden viele Komplikationen thematisiert – die Insertio Velamentosa jedoch (meist) nicht.
Rilanas und meine Geschichte sowie die Erfahrungsberichte betroffener Familien zeigen: Die Insertio Velamentosa ist nicht so unbekannt, wie es scheint.
Sie wird sicherlich nie eine alltägliche Diagnose sein. Doch sie kann erkannt werden – wenn man nach ihr sucht. Und für die Familien, die davon betroffen sind, kann rechtzeitiges Erkennen den entscheidenden Unterschied zwischen Leben und Tod bedeuten.
Was sich ändern muss – Wünsche betroffener Eltern
Für viele betroffene Familien kommt die Diagnose Insertio Velamentosa entweder zu spät oder sie erfahren erst nach einer traumatischen Geburt, dass diese Nabelschnuranomalie der Grund für die Komplikationen war.
Dies hinterlässt nicht nur Schmerz und Trauer, sondern auch viele offene Fragen, wie „Was hätte anders laufen können?“ oder „Hätte man es vorher wissen können?“
Bessere Vorsorge und Diagnostik
Ein zentraler Punkt ist nun mal die frühzeitige Erkennung. Besonders bei Risikogruppen, wie Frauen mit einer künstlichen Befruchtung oder Narben in der Gebärmutter, könnte eine genauere Untersuchung entscheidend sein.
Betroffene Eltern fordern daher:
- Eine verbesserte Vorsorgeuntersuchung, bei der die Nabelschnuransatzstelle routinemäßig überprüft wird.
Hinweis: Die Deutsche Gesellschaft für Ultraschall in der Medizin, kurz DEGUM, setzt sich dafür ein, dass Frauenärzt:innen in der Frühdiagnose von Nabelschnuranomalien ausgebildet werden.
„Idealerweise sollte eine routinemäßige Untersuchung der Nabelschnurinsertion in den Vorsorgekatalog der Mutterschaftsrichtlinien aufgenommen werden“, erklärt DEGUM-Experte Professor Dr. med. Wolfgang Henrich, Chefarzt der Kliniken für Geburtsmedizin der Berliner Charité. „Doch von diesem Ziel sind wir in Deutschland derzeit leider noch entfernt.“
- Mehr Aufklärung für Schwangere über seltene Nabelschnuranomalien, damit sie Symptome besser einordnen können.
- Eine gezielte Feindiagnostik, um Risiken rechtzeitig zu erkennen.
- Die Möglichkeit einer intensiven Untersuchung (z.B. Feindiagnostik) in Folgeschwangerschaften, um ein erneutes Risiko ausschließen oder einplanen zu können
Zur Info:
Rilana und ich haben in unseren Folgeschwangerschaften jeweils eine Feindiagnostik durchführen lassen.
Das Ergebnis:
Rilana hatte erneut eine Insertio Velamentosa, konnte die Geburt entsprechend mit den Ärzten planen und ihr Regenbogenkind gesund und munter in die Arme schließen.
Ich hatte keine Insertio Velamentosa, habe dennoch einen geplanten Kaiserschnitt durchführen lassen. Psychisch war ich auf keinen Fall in der Lage, spontan zu gebären. Schon während der Folgeschwangerschaft ließ ich CTG-Geräte auf stumm schalten, sofern ich der Untersuchung überhaupt zustimmte.
Mehr Wissen bei medizinischem Fachpersonal
Oft scheitert die Erkennung nicht an der Technik, sondern am fehlenden Bewusstsein für diese eher seltene Diagnose. Auch wenn Ärzt:innen und Hebammen in ihrer Ausbildung von der Insertio Velamentosa gehört haben, können sie bei einem tatsächlichen Fall, besonders weil es während der Geburt eine Stresssituation für alle ist, ihr Wissen kaum abrufen.
Was sich ändern muss:
- Bessere Schulungen und Weiterbildungen für Ärzt:innen und Hebammen, um den Verdacht für diese Anomalie schneller zu erkennen
- Sensibilisierung für mögliche Warnzeichen im CTG oder bei vaginalen Blutungen
- Ein standardisiertes Notfallprotokoll für den Verdacht auf eine Insertio Velamentosa während der Geburt
Mehr Transparenz und Mitbestimmung für Eltern
Ein besonders schmerzhafter Punkt für betroffene Eltern ist die fehlende Kommunikation nach einer komplizierten oder tragischen Geburt. Auch unabhängig von der Insertio Velamentosa. Viele trauernde Eltern berichten, dass sie kaum Erklärungen erhielten oder ihre Fragen unbeantwortet blieben.
Betroffene Eltern wünschen sich:
- Eine ehrliche und transparente Aufklärung über den Geburtsverlauf, insbesondere nach Komplikationen
- Möglichkeiten zur aktiven Mitbestimmung bei Geburtsentscheidungen – auch wenn eine Risikosituation besteht
- Ein wertschätzender und respektvoller Umgang mit Eltern, die eine schwere Geburtserfahrung oder den Verlust ihres Kindes erleben mussten
„Wir haben alle 5-6 Jahre einen Insertio Velamentosa-Fall wie ihren. Wir besprechen das im Team. Und dann passiert es doch wieder“, sagte der Arzt zu Rilana.
Offenheit ist zwar gut, doch vielmehr hätte sich Rilana Wertschätzung gewünscht. Ein Satz wie: „Frau Moormann, wir werden Ihren Fall besprechen und alles dafür tun, dass wir es beim nächsten Mal erkennen“ wäre in jedem Fall respektvoller gewesen. Auch ihrem verstorbenen Sohn Jori gegenüber.
Unterstützung in der Trauerbewältigung
Der Verlust eines Kindes durch eine unerkannte Insertio Velamentosa ist ein traumatisches Erlebnis. Doch oft fühlen sich Eltern nach der Geburt allein gelassen – mit ihrer Trauer, ihren Fragen und dem Gefühl, dass ihre Erfahrung nicht ernst genommen wird.
Wichtige Maßnahmen:
- Aufklärung über die Insertio Velamentosa als Ursache der Komplikationen nach der Geburt, damit die betroffene Frau selbst entscheiden kann, ob sie in einer möglichen Folgeschwangerschaft die Feindiagnostik in Anspruch nimmt
- Psychologische Begleitung und/oder Gesprächsangebote für betroffene Eltern
- Unterstützung beim Kontakt mit anderen Familien, die Ähnliches erlebt haben
- Sensible Nachsorgeuntersuchungen, bei denen Raum für Fragen und emotionale Verarbeitung bleibt
Als Sternenkind-Mama, ganz unabhängig von der Insertio Velamentosa, weiß ich, wie wichtig die Trauerbewältigung nach dem Tod des eigenen Kindes ist. Noch ist der frühe Kindstod ein Tabuthema in unserer Gesellschaft, doch es gibt viele Menschen, die sich bereits heute schon für die eben genannten wichtigen Maßnahmen einsetzen und dahingehend aufklären.
Als Begleitung einer Selbsthilfegruppe des Vereins „Unsere Sternenkinder Rhein Main e.V.“ sehe ich, wie wichtig es ist, verwaisten Eltern die Möglichkeit zu geben, sich auszutauschen.
Dafür gibt es deutschlandweit sowie in Österreich, der Schweiz und anderen Ländern Vereine und Verbände, die Hilfsangebote für trauernde Eltern anbieten.
Schau‘ gern beim „Bundesverband Verwaiste Eltern und trauernde Geschwister in Deutschland e.V.“, ob sich einer der Vereine in deiner Nähe befindet:
- Hier findest du Verbände in Deutschland.
- Hier findest du Verbände außerhalb von Deutschland.
Trauernde Eltern, wie Rilana und ich, wünschen sich nicht nur Antworten, sondern auch, dass ihre Geschichte dazu beiträgt, dass andere Familien nicht dasselbe erleben müssen.
Bessere Vorsorge, mehr Wissen in der Geburtshilfe und ein respektvoller Umgang mit Eltern nach schwierigen Geburtserfahrungen können dazu beitragen, Leben zu retten – und das Vertrauen in die medizinische Versorgung zu stärken.
Fazit: Warum Aufklärung über die Insertio Velamentosa so wichtig ist
Die Insertio Velamentosa tritt nicht allzu häufig auf – aber wenn sie Komplikationen verursacht, kann jede Sekunde entscheidend sein.
Die Erfahrungsberichte von Rilana und mir sowie anderen betroffenen Familien zeigen immer wieder, wie oft diese Anomalie der Nabelschnur übersehen wird und welche schwerwiegenden Folgen dies haben kann.
Viele Eltern bleiben nach der traumatischen Geburt mit offenen Fragen zurück, daher ist Aufklärung äußerst wichtig. Nicht nur danach, sondern bereits davor.
So trägt auch dieser Artikel zur Aufklärung bei. Jede:r Leser:in hat zumindest jetzt den Begriff Insertio Velamentosa schon einmal gehört/gelesen, hat Informationen zu dieser Nabelschnuransatzanomalie erhalten und sich vielleicht auch ein oder zwei Fakten dazu gemerkt.
Zusammen schaffen wir jedoch noch mehr. Daher lasst uns gemeinsam für mehr Aufklärung sorgen:
- Teile diesen Artikel, um das Bewusstsein für die Insertio Velamentosa zu schärfen.
- Bist du selbst betroffen? Teile deine Geschichte oder Meinung in den Kommentaren oder in einer Selbsthilfegruppe – du bist nicht allein.
- Du gehörst zum medizinisches Fachpersonal? Sprich mit deinen Kolleg:innen über diese seltene, aber gefährliche Anomalie und setze dich für eine bessere Diagnostik ein.
Je mehr Aufmerksamkeit für die Nabelschnuranomalie erzeugt wird, desto mehr Wissen wird geteilt, desto eher kann sich die Vorsorge verbessern und desto weniger Familien müssen diesen schmerzhaften Verlust ihres Kindes erleben.




Liebe Stefanie,
Ich habe am Montag den Grund für die Blutung während der Geburt (39 SSW) und damit den Grund für den Tod meiner Tochter Felicia im Februar ’25 erfahren.
Bei meiner Recherche bin ich auf deinen Artikel gestoßen und Danke dir für das Teilen eurer Erfahrungsberichte.
Auch wenn bei mir direkt nach Eintreffen der Notkaiserschnitt angeordnet wurde und Felicia wiederbelebt werden konnte, starb sie eine Woche später.
Es nimmt mir die Last von den Schultern, dass ich mit diesem Schicksal nicht alleine bin.
Herzliche Grüße
Sophia
Liebe Sophia,
deine Worte berühren mich sehr, denn es tut mir unendlich leid, dass du Felicia gehen lassen musstest.
Ich weiß, durch welch schlimme Phase(n) du und deine Familie jetzt gehen müsst, und wünsche euch viel Kraft und Unterstützung dabei.
Du bist tatsächlich nicht allein! Es gibt so viele von uns, doch nur die wenigsten trauen sich zu öffnen.
Danke, dass du dich getraut und Felicia sichtbar gemacht hast. Sie wird immer dein kleines Mädchen bleiben.
Fühl dich umarmt und lass deine Trauer zu.
Liebe Grüße
Stefanie
Liebe Stefanie,
Bei mir wurde 2018 bei meiner 1. Schwangerschaft eine Insertio Velamentosa diagnostiziert. Hätte ich einen Rat einer Freundin nicht befolgt, und die großen Ultraschall Untersuchungen nicht bei uns in der Klinik machen lassen, wäre bei mir die Diagnose unerkannt geblieben, und mein Sohn Erik wäre heute nicht bei uns.
Dieser Tag in der Klinik änderte mein Leben, die Ärztin in der Pränatal wurde ruhiger und ruhiger, verlies den Raum und holt ihren Chef Arzt. Er erklärte uns alles.
Ab diesem Zeitpunkt wurde ich engmaschiger kontrolliert und in der 32. Woche stationär aufgenommen im Falle eines Blasensprunges.
In der Nacht vom 14.3.2019 bei 34.0 wachte ich auf mir lief das Wasser die Beine runter ich dachte erst ich kann meine Blase nicht mehr kontrollieren, mir wurde übel, meine Kind und mein Körper signalisierten mir es stimmt was nicht, ich klingelte der Hebamme. Sie kam wenige Sekunden später ins Zimmer gerannt obwohl sie bei einer anderen Schwangeren war. Sie nahm ein Abstrich der positiv auf Fruchtwasser war. CTG, nebenher fertig gemacht für den OP, immer mehr Menschen um mich herum, es kam mir vor wie ein Albtraum der wahr geworden war.
Innerhalb von 20 Minuten war mein Sohn auf der Welt. 6 Wochen zu früh, längerer Krankenhaus Aufenthalt aber er lebt und er ist gesund.
Danke den ganze wundervollen Menschen, Ärzten und Hebammen die die Situation erkannt haben
Ich bin so unendlich dankbar dafür.
Ich hoffe so so sehr das diese Anomalie noch mehr Erforscht wird damit sie Erkannt wird auch bei jeder Routine Untersuchung.
Es tut mir so unfassbar leid was ihr erfahren musstet. Der Schmerz ist mit keinen Worten zu beschreiben.
Auch ich hab heute noch mit den Erfahrungen zu kämpfen. Trotz allem hoffe ich, ich kann einer anderen Mama die diese Diagnose erhält, Mut machen.
Alles Liebe und viel Kraft,
Franzi
Vielen Dank, liebe Franzi, für das Teilen deines berührenden Erfahrungsberichtes. Zum Glück ging alles gut!
Ich freue mich sehr, dass die Insertio Velamentosa bei euch frühzeitig erkannt wurde und dein Sohn keine Spätfolgen davongetragen hat. Die Bilder dieses Erlebnisses wirst du wahrscheinlich nie vergessen, aber damit umgehen lernen. Letztlich hast du deinen Sohn jeden Tag bei dir, der dir dabei unbewusst hilft. 🙂
Ja, Kinder, bei denen die Insertio Velamentosa während der Schwangerschaft besteht, haben eine sehr gute Überlebenschance, sofern sie erkannt wird. Und genau hier braucht es noch viel Aufklärung und Routineuntersuchungen!!! Ansonsten enden weiterhin zu viele Schwangerschaften wie die von Rilana und mir.
Liebe Stefanie, ich habe gerade den Bericht in der Broschüre vom Regenbogen gelesen. Auch bei meinem 1. Kind Lisa 1997 war es die Insertio velamentosa, die sie mir genommen hat. Für uns alle und aus dem Nichts kam nach der komplikationslosen Schwangerschaft dieses Ergebnis. Es sollte eine Geburt im Geburtshaus werden, was dann zu einem völligen Chaos wurde. Der Abtransport ins Krankenhaus schwierig, ich denke die Hebamme hat schon auf dem Weg keine Herztöne mehr gehört, dann mit der Zange geholt und 30 min vergebich wiederbelebt. Vorwurfsvolle Blicke, warum man im Geburtshaus entbinden will, sind mir noch in Erinnerung. Ich denke im Nachhinein, es war alles gut so, wie es ausgegangen ist, wer weiß, was uns für ein Leben erwartet hätte, nach der langen Zeit der Wiederbelebung von Lisa. Alle waren völlig überrascht und hatten wohl auch nicht mit diesem Ausgang gerechnet. Als die Nachgeburt kam und klar war, was es ist, wurde uns nur dieses Wort genannt. Erklärungen gab es kaum. Mit einem Doppler Ultraschall hätte man es wohl erkennen können, aber das ist kein Standard. Ich denke bei „problemlosen “ Schwangerschaften wird wohl kaum jemand auf die Idee kommen, das zu untersuchen. Dies ist schon lange her und ich denke und hoffe, dass sich inzwischen einiges hinsichtlich Umgang mit Sternenkindern geändert hat. Ich fand die ganze Situation extrem belastend mit Papieren, Beerdigung usw. Am besten war noch die Nachsorge durch die Hebamme, das hat mir richtig gut getan.
Die nächsten beiden Schwangerschaften wurden eng begleitet, waren aber problemlos.
Ich hoffe, dass in Zukunft mehr Blick auf das Unmögliche gelegt wird und auch diese Komplikation in Betracht oder zumindest in die Schulung der Ärzte und Hebammen eingebracht wird.
Danke für Deinen Bericht.
Liebe Ellen,
wie schön, dass du den Artikel in der Broschüre der Initiative Regenbogen gelesen hast. Ich habe ihn auch gestern entdeckt. Und vielen Dank, dass du deine Geschichte hier teilst. Sie ist schwer, ehrlich und tut beim Lesen weh – gerade, weil so vieles so plötzlich und so unerklärlich war. Genau wie bei uns damals.
Die Insertio Velamentosa gehört zu diesen Diagnosen, die oft erst dann einen Namen bekommen, wenn alles bereits zu spät ist. Dass euch damals kaum erklärt wurde, was passiert ist, macht das Erlebte noch belastender.
Die vorwurfsvollen Blicke, das Chaos und die fehlende Begleitung, all das hinterlässt Spuren. Und gleichzeitig lese ich in deinen Worten auch viel Reflektion, viel Nachdenken darüber, wie ihr euren Weg gefunden habt, mit diesem Verlust weiterzuleben. Dass die Hebamme in der Nachsorge eine Stütze war, ist so wertvoll. Dieses Glück hatte ich damals ebenso und ich bin ihr bis heute sehr dankbar dafür.
Dein Wunsch, dass das „Unmögliche“ mehr mitgedacht wird, teile ich zu 100%. Die Insertio Velamentosa ist selten – ja –, aber sie existiert. Allein das Wissen darüber kann den Umgang verbessern und die Aufklärung vorantreiben, damit mehr Kinder gerettet werden können. Und selbst wenn man nicht alles verhindern kann, darf sich die Begleitung der Eltern verändern.
Danke für dein Vertrauen und dafür, dass du Lisa hier einen Platz gibst. 🕯️
Liebe Grüße
Stefanie
Vielen dank für den Erfahrungsbericht.
Mein Sohn starb im Oktober 2022 an den Komplikationen durch ein Insertio Valementosa & Vasa Pravia.
Bin morgens in der 36ssw aufgewacht und dachte ich habe meinen Blasenensprung ,nachdem ich Licht angemacht habe ,war alles voller Blut.
Es wurde ein Notkaiserschnitt gemacht ,mein Sohn hat zuviel Blut verloren und starb 2 Tage an Organversagen.
Bis dahin habe ich davon auch noch nicht gehört,ich war alle vier Wochen bei der Feindiagnostik da er sich nicht so entwickelt hat wie es sein sollte ,was sich im Nachhinein auch falsch raus gestellt hat.
Es wurde weder das Insertio Valementosa noch das Vasa Praevia entdeckt,nur das die Nabelschnur nur eine Arterie hatte.
Ich war lange auf der Suche nach Müttern den das gleiche widerfahren aber erst jetzt habe ich das hier entdeckt.
Liebe Grüße
Melanie
Liebe Melanie,
vielen Dank für deinen Kommentar, auch wenn es mir unendlich leid tut zu lesen, dass auch dein Sohn an den Folgen einer Insertio Velamentosa und einer zusätzlichen Vasa Praevia sterben musste. Die Abfolge vom blutreichen Geburtsstart, Notkaiserschnitt, die Hoffnung und letztlich Organversagen kommt mir sehr bekannt vor. Dafür gibt es keine Worte.
Dass du so lange nach ähnlich betroffenen Müttern gesucht hast und erst jetzt hier fündig geworden bist, zeigt, wie wenig darüber gesprochen wird und wie wenig immer noch in der heutigen Zeit über diese Nabelschnuranomalie bekannt ist. Deshalb ist dein Kommentar so wertvoll. Du bist nicht allein. Wir sind viele. Und dein Sohn ist immer bei dir. In deinem Herzen!
Ich schicke dir stille, verbundene Grüße. 🤍
Stefanie
Hallo
Vielen Dank für die Antwort
Ja es wird weder darüber aufgeklärt noch drüber gesprochen.
Jason ist mein fünftes Kind gewesen und ich habe bis dahin noch nie vorher davon gehört.
Ich bin viel in Foren unterwegs ,da meiner Meinung nach ,wenn eine werdende Mutter ein Insertion Valementosa und /oder Vasa Praevia hat ,zu locker damit umgegangen wird.
In dem Krankenhaus wo der Notkaiserschnitt gemacht wurde ,hat eine Krankenschwester gearbeitet ,seit 30 Jahren und ich war erst ihr zweiter Fall.Die anderen Mutter war mit bekannten Vasa Praevia stationär aufgenommen, hat Blutungen bekommen und das Baby hat es nicht mal mehr lebend in den OP geschafft…
Es muss mehr Aufklärungsarbeit gemacht werden ,ein Insertio Valementosa und Vasa Praevia sind keine unsichtbaren gefahren, man kann sie erkennen wenn man das unmögliche in Betracht zieht.
Auch das die Gefahr wenn man eine Singuläre Nabelschnur hat ,oft weitere Anomalien der Nabelschnur vorliegen…
Liebe Grüße
Melanie
Liebe Melanie,
vielen Dank, dass du noch einmal geschrieben hast und sogar Jasons Namen teilst. 🤍
Dass du trotz 4 älterer Kinder bis zu Jasons Schwangerschaft nichts von einer Insertio Velamentosa oder Vasa Praevia gehört hast, sagt eigentlich schon alles. Wie soll man als Mutter aufmerksam genug sein, wenn man von solchen Phänomenen nichts erfährt?
Was du über das Krankenhaus schreibst, spiegelt auch meine Erfahrung wider. Trotz 30-jähriger Berufserfahrung war die Insertio Velamentosa zumindest bei den 2 Hebammen, mit denen ich darüber gesprochen habe, nicht bekannt. Selbst die Ärzte im Kreißsaal kannten es nur vom Hören und Sagen ihrer Kolleg:innen, aus dem Studium oder Weiterbildungen. Das zeigt, wie selten diese Komplikationen im Alltag tatsächlich gesehen oder thematisiert werden. Es zeigt allerdings ebenso, wie verheerend die Folgen sind, wenn sie denn dann auftreten. Dass es ein anderes Baby nicht einmal lebend in den OP geschafft hat, ist kaum auszuhalten.
Du hast völlig recht: Es sind keine „unsichtbaren“ Gefahren. Sie sind erkennbar, wenn man gezielt hinschaut. Genau das ist der Punkt. Es braucht keine Dramatisierung der Situation im Vorhinein, sondern Wachsamkeit. Denn wird die Insertio Velamentosa oder die Vasa Praevia frühzeitig erkannt, können entsprechende Vorkehrungen getroffen werden.
Auch der Hinweis auf die singuläre Nabelschnurarterie ist wichtig. Wenn bereits eine Auffälligkeit da ist, sollte man definitiv genauer prüfen, ob noch weitere Besonderheiten vorliegen. Über dieses Wissen sollten Menschen in der Vorsorge ganz klar verfügen.
Danke, dass du deine Erfahrung hier teilst. Du gibst Jason damit eine Stimme. Und vielleicht bewahrt genau dieses Teilen irgendwann ein anderes Kind vor diesem Schicksal.
Liebe Grüße
Stefanie